Alergia al cannabis y alergia a la marihuana: inmunología, síntomas y prevención
La alergia al cannabis (también denominada alergia a la marihuana en la literatura clínica anglosajona) es una entidad descrita en la literatura biomédica desde los años setenta y confirmada por numerosas publicaciones de la European Academy of Allergy and Clinical Immunology (EAACI). Se trata de una hipersensibilidad mediada por inmunoglobulina E (IgE) frente a proteínas específicas de la planta Cannabis sativa L., entre ellas la Can s 3, perteneciente a la familia de las lipid transfer proteins (LTPs). Como cualquier otra reacción alérgica frente a un vegetal, la alergia a la marihuana puede cursar con rinitis, conjuntivitis (con irritación de los ojos), asma bronquial, urticaria de contacto o, en casos muy raros, anafilaxia. En los pacientes alérgicos, los síntomas pueden aparecer tanto por inhalación del polen como por contacto cutáneo con la planta.
Este artículo aborda la cuestión desde una óptica estrictamente inmunológica y ofrece un marco informativo actualizado: mecanismos biológicos de la respuesta alérgica, síntomas frecuentes, reactividad cruzada con frutas y alimentos vegetales, protocolos diagnósticos empleados por los alergólogos, opciones de tratamiento farmacológico y estrategias de prevención profesional en cultivos y industria del cáñamo. Para entender el contexto más amplio, resulta útil consultar también la diferencia entre CBD y THC y el funcionamiento general del sistema endocannabinoide.
Este texto documenta el fenómeno biomédico de la alergia a la planta del cannabis y no constituye consejo clínico ni se refiere a efectos de los productos de Justbob, comercializados exclusivamente con finalidad técnica, científica y ornamental. Ante cualquier síntoma sospechoso, la única vía válida es la consulta con un especialista en alergología.
Qué es la alergia al cannabis desde el punto de vista inmunológico
La alergia al cannabis es una reacción de hipersensibilidad tipo I, mediada por anticuerpos IgE específicos, frente a proteínas de la planta Cannabis sativa L. El cuadro se describió por primera vez en 1971 en Annals of Allergy, en un paciente con rinitis estacional asociada a la floración de marihuana silvestre en Nebraska. Desde entonces, la investigación clínica ha documentado decenas de casos de alergia a la planta.
El alérgeno mejor caracterizado entre los alérgenos de la marihuana es Can s 3, una lipid transfer protein no específica (nsLTP) identificada y descrita por el grupo de Luis F. Ebo en un trabajo publicado en Allergy (2013). Las LTPs son proteínas vegetales muy estables al calor y a la digestión proteolítica, presentes en numerosas frutas y frutos secos, lo que explica en parte el fenómeno de la reactividad cruzada. En pacientes alérgicos sensibilizados, estos alérgenos son responsables de la mayoría de síntomas y reacciones tras la exposición.
Otras moléculas de la marihuana identificadas como potenciales alérgenos incluyen una profilina (Can s 2), una proteína similar a la taumatina y diversos componentes presentes en el polen. La sensibilización puede ocurrir por varias vías: inhalación (polen durante la polinización, fibras de cáñamo en ambientes industriales), contacto cutáneo directo (recolección, manipulación de flores de marihuana, trimming) o, en menor medida, ingestión de semillas de cáñamo no descorticadas. La investigación inmunológica ha identificado además que el consumo de marihuana en cualquier forma puede desencadenar la respuesta alérgica en pacientes alérgicos, siempre que exista sensibilización previa documentada.
Síntomas de la alergia a la marihuana: del cuadro leve a la anafilaxia
Los síntomas de la alergia al cannabis no difieren cualitativamente de los provocados por otros alérgenos vegetales. La presentación clínica de la alergia a la marihuana depende de la vía de exposición, la intensidad y las características inmunológicas del paciente. Las reacciones alérgicas pueden aparecer entre minutos y varias horas después del contacto con la marihuana. Las series publicadas describen un espectro amplio de reacciones alérgicas y reacciones locales que los alergólogos agrupan en cuatro grandes categorías.
Síntomas respiratorios (reacciones clásicas):
- Rinitis con congestión nasal, rinorrea acuosa y estornudos
- Conjuntivitis con prurito, enrojecimiento de los ojos y lagrimeo
- Tos seca persistente
- Asma bronquial con sibilancias y disnea
Síntomas cutáneos (reacciones dérmicas tras contacto con la marihuana):
- Urticaria de contacto, con habones en las zonas expuestas
- Dermatitis de contacto, frecuente en trabajadores agrícolas alérgicos
- Prurito generalizado y angioedema en casos de sensibilización sistémica
Síntomas digestivos (reacciones tras ingestión de semillas u otros alimentos cruzados):
- Síndrome de alergia oral: picor y hinchazón de labios, lengua y paladar
- Dolor abdominal, náuseas, vómitos
Síntomas sistémicos graves (reacciones anafilácticas): en pacientes alérgicos con elevada sensibilización se han descrito episodios de anafilaxia, con hipotensión, taquicardia, urticaria generalizada y compromiso respiratorio. Constituyen una urgencia médica y requieren adrenalina intramuscular inmediata. Los casos de alergia anafiláctica al cannabis son infrecuentes pero están documentados, sobre todo en pacientes alérgicos con sensibilización previa a LTPs vegetales.
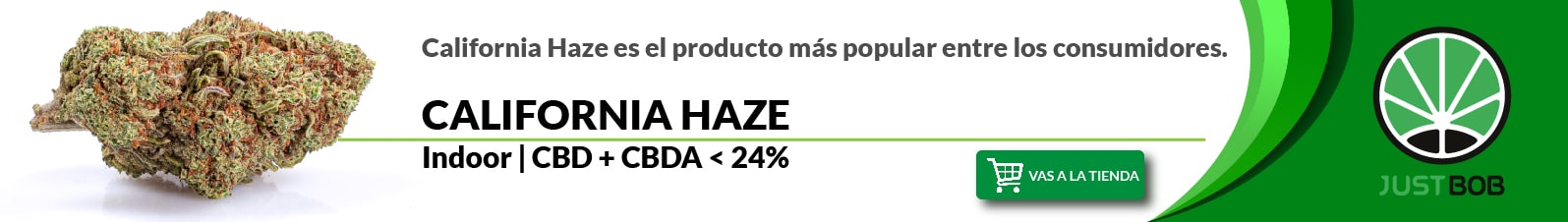
Polen del cannabis y exposición ambiental

El polen del cannabis constituye una fuente relevante de sensibilización en zonas donde la planta se cultiva a gran escala o crece de forma silvestre. Los granos miden entre 25 y 30 micrómetros y se dispersan por el viento (anemofilia), lo que los convierte en aeroalérgenos eficientes. Los cultivos a cielo abierto liberan grandes cantidades de polen durante la floración masculina, con impacto en pacientes alérgicos.
En ciertas regiones europeas y norteamericanas, la concentración de polen de marihuana durante la temporada de polinización (julio-septiembre) puede alcanzar valores comparables a los de otras plantas anemófilas alergógenas. Un estudio publicado en Annals of Allergy, Asthma & Immunology documentó la presencia significativa de polen de marihuana en el aire urbano de Omaha (Nebraska), con impacto clínico medible en pacientes alérgicos polisensibilizados. En España, el cáñamo industrial se cultiva en zonas concretas y la exposición al polen es limitada fuera del ámbito agrícola, aunque el aumento de superficies autorizadas en la Unión Europea ha renovado el interés por este aeroalérgeno.
Lea también: El cannabis y el limoneno: propiedades de este terpeno aromático
Reactividad cruzada entre cannabis, polen y otras plantas
Uno de los hallazgos más significativos de la inmunología moderna aplicada al cannabis es la reactividad cruzada entre los alérgenos de la planta y diversos alimentos vegetales. El grupo clínico de Van Gasse describió en Clinical and Translational Allergy el denominado síndrome cannabis-frutas, una manifestación frecuente de las reacciones alérgicas por LTPs.
Los pacientes con sensibilización a Can s 3 (LTP del cannabis) pueden presentar reacciones alérgicas frente a alimentos que contienen LTPs homólogas. Los más habituales son:
- Melocotón (Pru p 3, LTP de referencia en el área mediterránea)
- Manzana y otras rosáceas
- Tomate
- Avellana, nuez, cacahuete y otros frutos secos
- Cereales como el trigo
- Vino tinto, cerveza y bebidas fermentadas (por contenido en LTPs residuales)
La observación tiene implicaciones prácticas importantes: un paciente alérgico al melocotón puede desarrollar síntomas tras la exposición al cannabis sin haberlo consumido previamente, y viceversa. Los protocolos alergológicos modernos incluyen la determinación de IgE específica frente a Can s 3 en pacientes con patrón de alergia a LTPs. Si bien la reactividad cruzada no implica necesariamente síntomas, sí identifica a las personas en riesgo.
Ser alérgico al cannabis: cómo se obtiene el diagnóstico
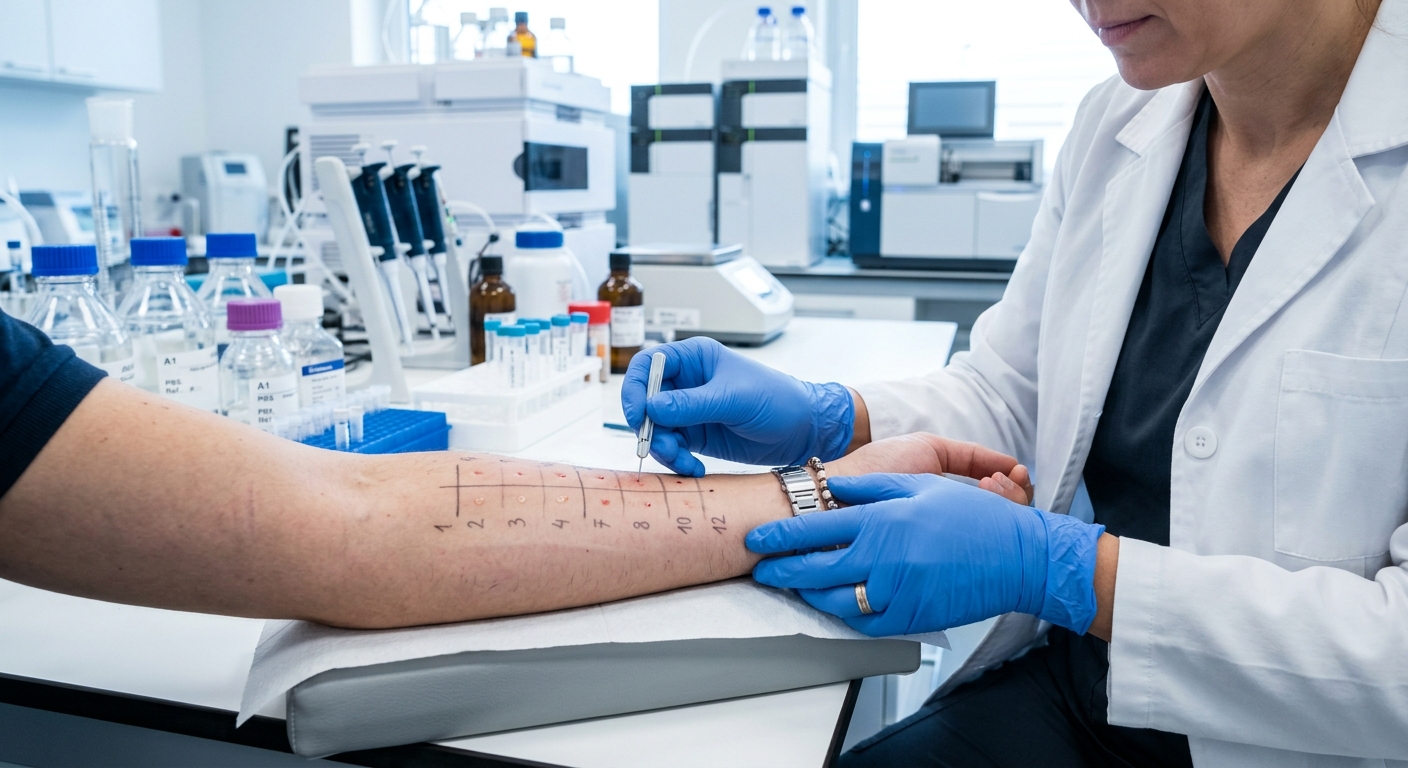

El diagnóstico de ser alérgico al cannabis es responsabilidad exclusiva del alergólogo, y no de un médico generalista sin formación alergológica específica. Ninguna prueba casera ni cuestionario de internet sustituye la evaluación clínica ante sospecha de sensibilización a alérgenos vegetales. El protocolo diagnóstico habitual, siguiendo las guías de la EAACI, incluye cuatro fases bien definidas.
- Fase 1, historia clínica: antecedentes personales y familiares de atopia, patrón temporal, tipo de exposición, profesión y concomitancia con otros alimentos o inhalantes.
- Fase 2, pruebas cutáneas (prick test): extractos estandarizados de polen y, cuando es posible, moléculas recombinantes (Can s 3). Lectura a los 15 minutos; pápula mayor a 3 mm se considera positiva.
- Fase 3, IgE específica en suero: mediante ImmunoCAP se cuantifican los anticuerpos IgE frente a extracto completo y, si se dispone de la tecnología, frente a componentes moleculares.
- Fase 4, pruebas de provocación controlada: solo en casos seleccionados, por protocolo hospitalario, con equipo de emergencias preparado. Son pruebas con riesgo en pacientes alérgicos graves.
Lea también: Diferencia entre marihuana y cáñamo: claves botánicas y legales
Factores de riesgo profesional: cultivos, recolectores e industria del cáñamo
La exposición ocupacional representa el escenario de mayor riesgo de sensibilización. Los trabajadores de los cultivos de marihuana, los recolectores, los responsables de trimming y el personal de la industria textil del cáñamo presentan prevalencias de síntomas alérgicos superiores a la población general. La legalización del cannabis medicinal ha aumentado la superficie cultivada y, con ello, la población expuesta a potenciales reacciones.
Las tareas con mayor carga de exposición son:
- Recolección manual de flores y brotes de la hierba
- Trimming (limpieza) de cogollos
- Secado y manipulación de la biomasa
- Extracción de fibras textiles
- Manejo de semillas sin descorticar
Un estudio publicado en Occupational Medicine sobre trabajadores de invernaderos canadienses documentó sensibilización IgE a la marihuana en una proporción significativa de los empleados con exposición diaria superior a seis meses. Los casos más graves de alergia a la marihuana coincidían con antecedentes de asma o rinitis en sujetos alérgicos a otros pólenes. Las reacciones alérgicas suelen aparecer tras semanas o meses de contacto continuo con la hierba.
Prevención: medidas individuales y ambientales
La prevención es la estrategia de primera línea para quien se sabe alérgico al cannabis o trabaja en entornos de exposición elevada. Las recomendaciones de la EAACI y de la American Academy of Allergy, Asthma & Immunology convergen en varias medidas objetivas que reducen las reacciones alérgicas y la aparición de nuevos casos.
Medidas para trabajadores alérgicos de la industria del cáñamo:
- Mascarillas FFP2 o FFP3 con filtrado HEPA durante trimming, recolección y secado
- Guantes de nitrilo o látex según tolerancia individual
- Gafas de protección ocular integrales para evitar síntomas en los ojos
- Ropa específica sustituida al salir de la zona contaminada
- Ventilación mecánica adecuada donde se manipula la hierba
- Control periódico mediante valoración alergológica
Medidas para pacientes alérgicos con diagnóstico confirmado:
- Evitación estricta de la planta en cualquier formato (polen, flores, semillas, fibras)
- Lectura del etiquetado de alimentos que puedan contener semillas o derivados del cáñamo
- Autoinyector de adrenalina si el cuadro previo ha incluido reacción sistémica
- Plan de acción escrito por el alergólogo para situaciones de emergencia
Un artículo de revisión publicado en Clinical and Translational Allergy señala que la adopción de estas medidas reduce de forma consistente la incidencia de nuevos episodios en los trabajadores alérgicos sensibilizados a la marihuana. La investigación posterior ha confirmado la efectividad del enfoque preventivo multicapa, especialmente en invernaderos de cultivos de alta densidad.
Estudios recientes y diagnóstico diferencial con la alergia al moho
El contexto regulatorio ha influido de forma notable en la investigación sobre la alergia a la marihuana. La progresiva legalización y el marco europeo del cáñamo industrial han permitido acceder a material vegetal estandarizado y realizar estudios epidemiológicos más rigurosos.
El alergólogo William R. Silvers, en Annals of Allergy, Asthma & Immunology, analizó tres casos representativos tras la legalización en Colorado: un trabajador de cultivo con tos crónica, un empleado de distribución con asma, y un tercer paciente con sospecha de anafilaxia por extracto rico en THC. En este último caso, las pruebas descartaron alergia al cannabis y la reacción se atribuyó al disolvente de extracción. El médico de atención primaria recibe estos casos con frecuencia, si bien el diagnóstico etiológico corresponde siempre al alergólogo. Diagnosticar una alergia a la marihuana exige un enfoque médico estructurado.
Otro desafío diagnóstico esencial es distinguir la alergia genuina a la marihuana de la sensibilización al moho que contamina cogollos mal secados. Hongos como Aspergillus, Penicillium, Cladosporium y Botrytis proliferan con facilidad en biomasa con humedad residual. Un paciente con síntomas respiratorios tras manipular marihuana puede estar alérgico a la planta, al moho asociado, o a ambos. La batería diagnóstica debe incluir extractos de los principales hongos ambientales además de los alérgenos específicos.
Manejo clínico y tratamiento sintomático de la alergia a la marihuana
El tratamiento de las reacciones alérgicas a la marihuana sigue los mismos principios que cualquier otra alergia respiratoria, cutánea o alimentaria. La decisión sobre el tratamiento más adecuado es siempre responsabilidad del alergólogo y se adapta a la gravedad del cuadro y a las características del paciente. Ser alérgico al cannabis no implica una pauta farmacológica exclusiva, sino la aplicación de los protocolos generales frente a los alérgenos vegetales. El tratamiento de fondo combina fármacos de rescate para las crisis con medicación de control a largo plazo.
Fármacos de uso habitual, prescritos por el médico:
- Antihistamínicos H1 de segunda generación para rinitis y urticaria
- Corticoides tópicos nasales o inhalados para rinitis persistente o asma
- Broncodilatadores beta-2 agonistas para crisis asmáticas
- Adrenalina intramuscular autoinyectable para reacciones anafilácticas
Inmunoterapia específica: en casos de sensibilización grave con exposición inevitable (por ejemplo, trabajadores de la industria del cáñamo), algunos centros están explorando protocolos experimentales de inmunoterapia con extractos de cannabis. La investigación publicada hasta la fecha es todavía limitada y corresponde a series de casos, no a ensayos clínicos aleatorizados de gran tamaño. La terapia específica requiere siempre supervisión hospitalaria.
El punto más importante: ningún tratamiento farmacológico sustituye a la evitación del alérgeno. Reducir al mínimo la exposición sigue siendo la medida más eficaz, incluso en pacientes que reciben medicación de control.
Perspectiva clínica: conversación con una alergóloga española
Para contextualizar el panorama científico, resulta ilustrativa la experiencia de la doctora Carmen Valverde Monedero, alergóloga del servicio de inmunología clínica de un hospital universitario madrileño y miembro de la Sociedad Española de Alergología e Inmunología Clínica (SEAIC).
“La alergia al cannabis no es un cuadro frecuente en consulta, pero sí estable en su presentación. El paciente tipo es un joven con atopia previa, a menudo con alergia al melocotón o a frutos secos por sensibilización a LTPs, que refiere síntomas tras la exposición profesional o ambiental a la planta“, explica la especialista. “La clave diagnóstica es tratar la marihuana como cualquier otro vegetal, sin prejuicios, porque al sistema inmune le resulta indiferente si la fuente proteica es un polen de abedul, un melocotón o una planta de Cannabis sativa L. Algunos pacientes alérgicos llegan a urgencias con palpitaciones y ansiedad tras la exposición a humo ambiental, interpretándolo como reacción alérgica cuando es un cuadro de irritación respiratoria no inmunológico. El diagnóstico diferencial es fundamental, y el alergólogo es el único profesional capacitado para establecerlo.”
Aclaración sobre los productos Justbob
Los productos comercializados por Justbob proceden de variedades de cáñamo industrial (Cannabis sativa L.) inscritas en el Catálogo Común Europeo de las especies agrícolas, conforme al Reglamento UE 1307/2013. Todos los lotes se analizan a diario en laboratorio y presentan un contenido de THC inferior al 0,2 %, sin efectos dopantes. En 2018, la Organización Mundial de la Salud recomendó retirar el CBD del listado de sustancias fiscalizadas, y la sentencia del TJUE en el caso Kanavape (C-663/18, noviembre de 2020) confirmó la libre circulación del CBD obtenido del cáñamo legal europeo.
Desde el punto de vista alergológico, sin embargo, una cosa debe quedar clara: si una persona presenta alergia documentada a cualquier componente proteico de la planta Cannabis sativa L., debe evitar el contacto con cualquier derivado de ella, incluidos los productos de cáñamo industrial CBD, igual que un paciente con alergia al trigo debe evitar sus derivados. Los productos Justbob se comercializan para uso técnico, científico y ornamental, nunca con finalidad de consumo humano. Puede consultar el catálogo completo de flores de cáñamo CBD de variedades certificadas si busca referencias técnicas.
Preguntas frecuentes sobre la alergia al cannabis
¿Existe realmente la alergia al cannabis?
Sí. La alergia al cannabis es una entidad clínica bien documentada en la literatura científica desde 1971. Está causada por una respuesta inmunológica mediada por IgE frente a proteínas específicas de la planta, entre ellas Can s 3 (una lipid transfer protein). Como cualquier otra alergia vegetal, requiere diagnóstico por parte de un alergólogo cualificado.
¿Cuáles son los síntomas más frecuentes?
Los síntomas de la alergia al cannabis incluyen rinitis, conjuntivitis, asma bronquial, urticaria de contacto y, en casos graves, anafilaxia. También puede manifestarse con dermatitis tras contacto cutáneo o síndrome de alergia oral cuando el paciente consume alimentos que comparten proteínas homólogas (reactividad cruzada con melocotón, manzana, tomate, frutos secos).
¿Cómo se diagnostica una alergia al cannabis?
El diagnóstico lo establece el alergólogo mediante historia clínica detallada, pruebas cutáneas (prick test) con extractos de polen de cannabis y determinación de IgE específica en suero (técnica ImmunoCAP). Cuando la tecnología está disponible, también se emplean componentes moleculares como Can s 3. En casos seleccionados se realizan pruebas de provocación controlada en entorno hospitalario.
¿Qué tiene que ver la alergia al cannabis con los productos Justbob?
Los productos de Justbob proceden de cáñamo industrial europeo certificado, con un contenido de THC inferior al 0,2 %, y se comercializan exclusivamente con finalidad técnica, científica y ornamental, no para consumo humano. Desde el punto de vista inmunológico, una persona con alergia documentada a proteínas de Cannabis sativa L. debe evitar el contacto con cualquier derivado de la planta, incluidos los productos de cáñamo CBD, igual que un paciente con alergia al trigo debe evitar sus derivados. La decisión clínica corresponde siempre al alergólogo.